- PDF - 789.4 kio
Malformations vasculaires et grossesse : recommandations
Laurent Thines (1), M.D. Ph.D., Elsa Magro (2), M.D. Ph.D., Thomas Gaberel (3), M.D. Ph.D., Philippe Deruelle (4), M.D. Ph.D.. (1) Service de neurochirurgie, CHRU de Besançon. (2) Service de neurochirurgie, CHU de Brest, (3) Service de neurochirurgie, CHU de Caen. (4) Service de gynécologie-obstétrique, CHRU de Strasbourg

Questions
QCM 1 : Malformations artério-veineuses (MAV) cérébrales et grossesse
a. La grossesse augmente de façon importante le risque de saignement d’une MAV non rompue
b. La grossesse est contre-indiquée en cas de MAV cérébrale non rompue
c. La péridurale est contre-indiquée en cas de MAV cérébrale non rompue
d. La césarienne n’est pas indiquée par la présence d’une MAV cérébrale non rompue
e. Il est conseillé d’attendre au moins 1 an avant d’envisager une grossesse après rupture d’une MAV cérébrale non guérie
QCM 2 : Anévrismes intracrâniens (AI) et grossesse
a. La grossesse augmente de façon importante le risque de saignement d’un AI non rompu
b. La grossesse n’est pas contre-indiquée en cas d’AI non rompu
c. La péridurale est contre-indiquée en cas d’AI non rompu
d. Une interruption de grossesse est systématiquement indiquée en cas d’AI rompu
e. Le traitement d’un AI rompu pendant la grossesse doit toujours être endovasculaire
QCM 3 : Cavernomes cérébraux (CC) et grossesse
a. La grossesse n’augmente pas le risque de saignement d’un CC
b. La grossesse n’est pas contre-indiquée en cas de CC
c. La péridurale n’est pas contre-indiquée en cas de CC
d. Une adaptation du traitement antiépileptique doit parfois être envisagée
e. Un conseil génétique doit être proposé en cas de CC sporadique
QCM 4 : La césarienne
a. Augmente la mortalité maternelle
b. Diminue le risque thromboembolique
c. Augmente secondairement le risque d’enfant mort-né
d. Augmente le risque de fausses couches ultérieures
e. Allonge la durée d’hospitalisation
Memento didactique
L’objectif de cette fiche didactique est d’établir d’après les données récentes de la littérature les recommandations de prise en charge des malformations vasculaires cérébrales en lien avec la grossesse chez la femme. La problématique des malformations vasculaires et de la grossesse réside dans l’évaluation de l’impact psychologique de la connaissance de la malformation sur les femmes, du risque de rupture pendant la grossesse et la détermination du mode d’accouchement ainsi que de la prise en charge de la malformation au cours de celle-ci.
Malformations artério-veineuses
Les malformations artério-veineuses (MAV) sont définies par la présence de shunts anormaux entre artères et veines cérébrales au sein d’un réseau de connexion appelé « nidus ». Ces MAV ont une incidence de 1,1 à 1,4 /100.000 hab. par an (1,2). L’âge moyen au diagnostic est de 31ans et le sexe ratio de 1 (3,4).
Certains ont argué que des modifications hémodynamiques et hormonales, ou que les efforts d’expulsion (par l’augmentation des pressions veineuses) augmenteraient le risque hémorragique d’une MAV cérébrale pendant la grossesse ou le per-partum (5) ce d’autant que 87% des MAV diagnostiquées pendant la grossesse le sont sur un mode hémorragique (6). En fait, il s’agit d’une hypothèse controversée puisque 1/3 à 2/3 des MAV ont elles-mêmes un mode de révélation hémorragique (2,3) et que les études de population ne retrouvent pas de différence significative pour les MAV n’ayant jamais saigné (7).
Seulement 2 études retrouvent une augmentation significative du risque hémorragique pendant la période de procréation chez la femme de 5.59% vs 3.82% (8) avec un risque relatif de 7 dans une série hollandaise mais qui n’a pas été confirmé par les mêmes auteurs dans leur série écossaise ou le RR était de 1.5 (9). En tout état de cause, dans ces deux séries aucun saignement n’était documenté pendant le per- ou le post-partum. Toutes les autres études de la littérature n’ont pas retrouvé de différence statistiquement significative en termes de risque hémorragique pendant la grossesse et/ou la période de reproductivité, et la période hors grossesse et/ou la période non reproductive chez la femme. La probabilité de saignement oscille entre 3 et 11% (7,10), le risque annuel est de 3.32% (vs 2.78%) (11) et le risque par grossesse de 1.6% (12). Le risque de rupture de la MAV est relativement faible et non significativement augmenté. Le principe de précaution, qui est habituellement appliqué par le corps médical, a pourtant un lourd impact sur la prise en charge des patientes puisqu’il conduit dans la moitié des cas à une césarienne et dans un quart des cas à l’absence de désir de grossesse chez ces femmes (série lilloise non publiée). Il est donc primordial de rassurer les patientes porteuses de MAV cérébrales et les obstétriciens.
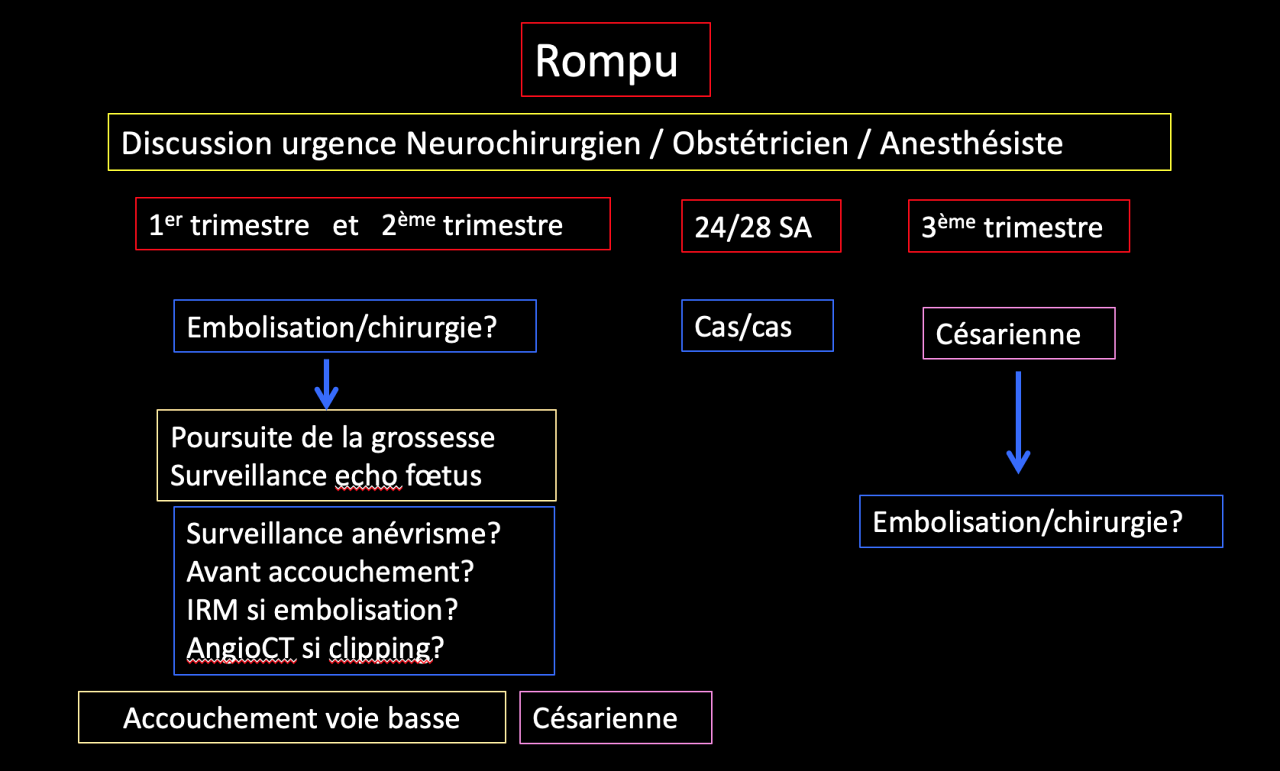
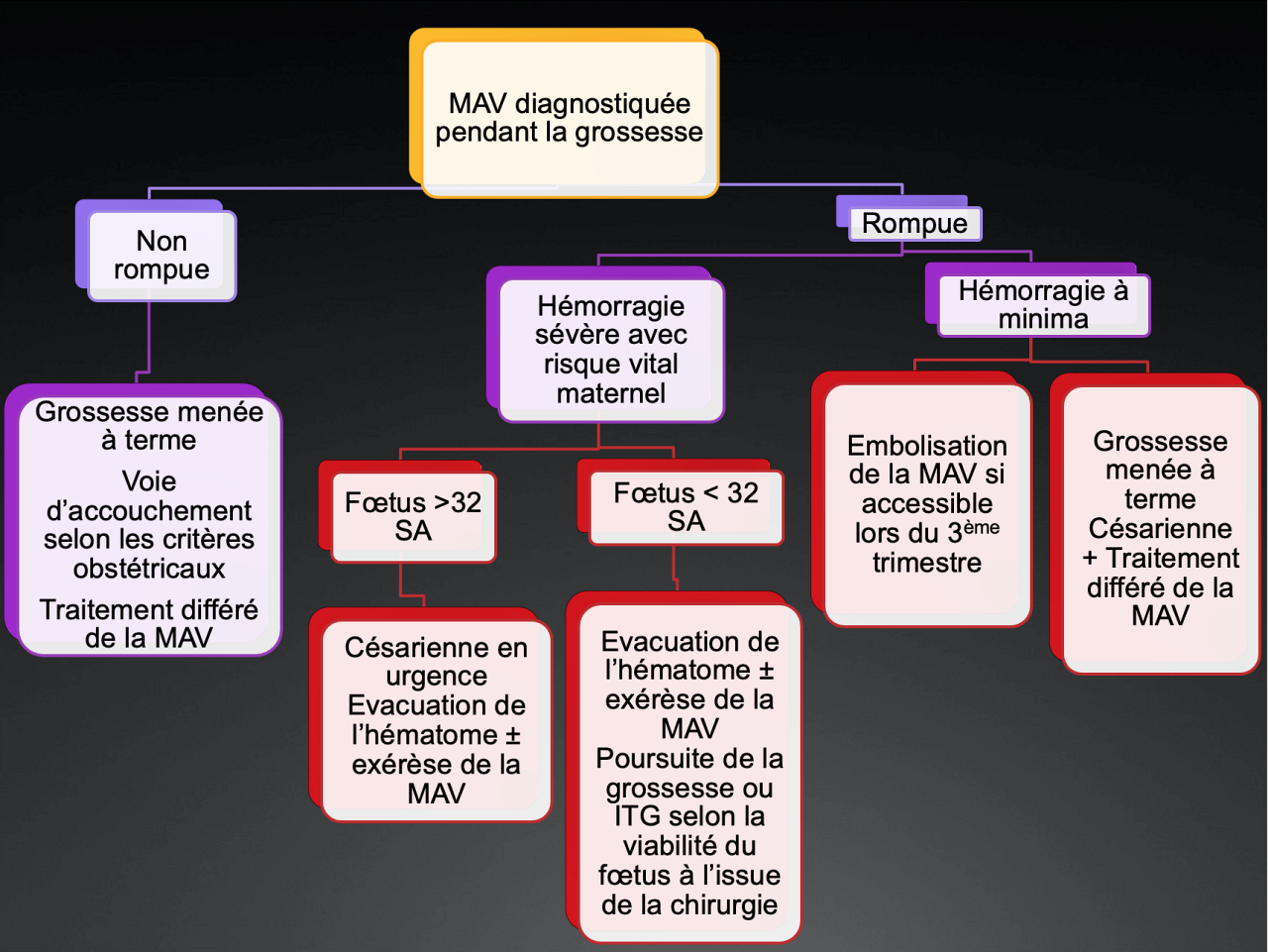
Pour les MAV diagnostiquées hors grossesse, les options suivantes sont envisageables selon le contexte :
– MAV (curable ou non) non rompue : surveiller ou traiter dans le cadre d’un essai
– MAV curable, rompue : traiter avant la grossesse
– MAV non curable, rompue : attendre 1 an avant d’envisager une grossesse
– Péridurale : pas de contre-indication formelle
– Voie d’accouchement : en dehors d’un épisode hémorragique récent (< 1an) = critères obstétricaux
Pour les MAV découvertes pendant la grossesse, l’algorithme suivant pourrait être proposé : (Figure 1)
Anévrismes intracrâniens
L’anévrisme intracrânien (AI) est défini par l’existence d’une dilatation anormale (> 1mm) et permanente de la paroi d’une artère cérébrale intracrânienne touchant ses 3 tuniques. Ils se développent préférentiellement au niveau des bifurcations des artères du cercle artériel du cerveau (polygone de Willis). L’incidence des anévrismes dans la population générale est de l’ordre de 3.2% (13) et de 1.8% chez la femme en âge de procréer (14).
Certains ont évoqué la possibilité d’une augmentation du risque de rupture des AI pendant la grossesse en raison des modifications hormonales ou hémodynamiques. Le risque d’hémorragie sous-arachnoidienne (HSA) par rupture d’un AI est d’environ 10/100.000 dans la population générale (14) et de 0.4 à 11/100.000 pendant la grossesse (15,16). Dans une large étude menée de 2002 à 2014, la grossesse n’a pas été retrouvée comme facteur de risque significatif d’HSA (17) mais si celle-ci survient, c’est préférentiellement au 3ème trimestre (dans 41 à 73% des cas) (18,19). Le risque de rupture annuel d’un AI connu est en moyenne de 1% (20) et pendant la grossesse de 1.4% et lors de l’accouchement de 0.05% (16,19,21,22). Au final, il n’y a aucune évidence d’une augmentation significative de la prévalence ou de l’incidence des AI chez la femme enceinte ou en âge de procréer, ni du risque de rupture anévrismale pendant cette période.
Les complications de la rupture d’un AI pendant la grossesse sont cependant importantes avec une morbi-mortalité de 7-33% chez l’enfant et de 13-37% chez la mère (19,23) imposant la sécurisation précoce de l’AI rompu par la même technique qui aurait été proposée chez une femme non enceinte. L’indication d’une césarienne, si elle est possible, dans ce contexte se fera selon les données de viabilité du fœtus, des données obstétricales et du risque neurologique et vital pour la mère (24). Si l’état de la patiente le permet et que l’AI peut-être occlus rapidement, un accouchement par voie basse peut-être secondairement indiqué. (Figure 2)
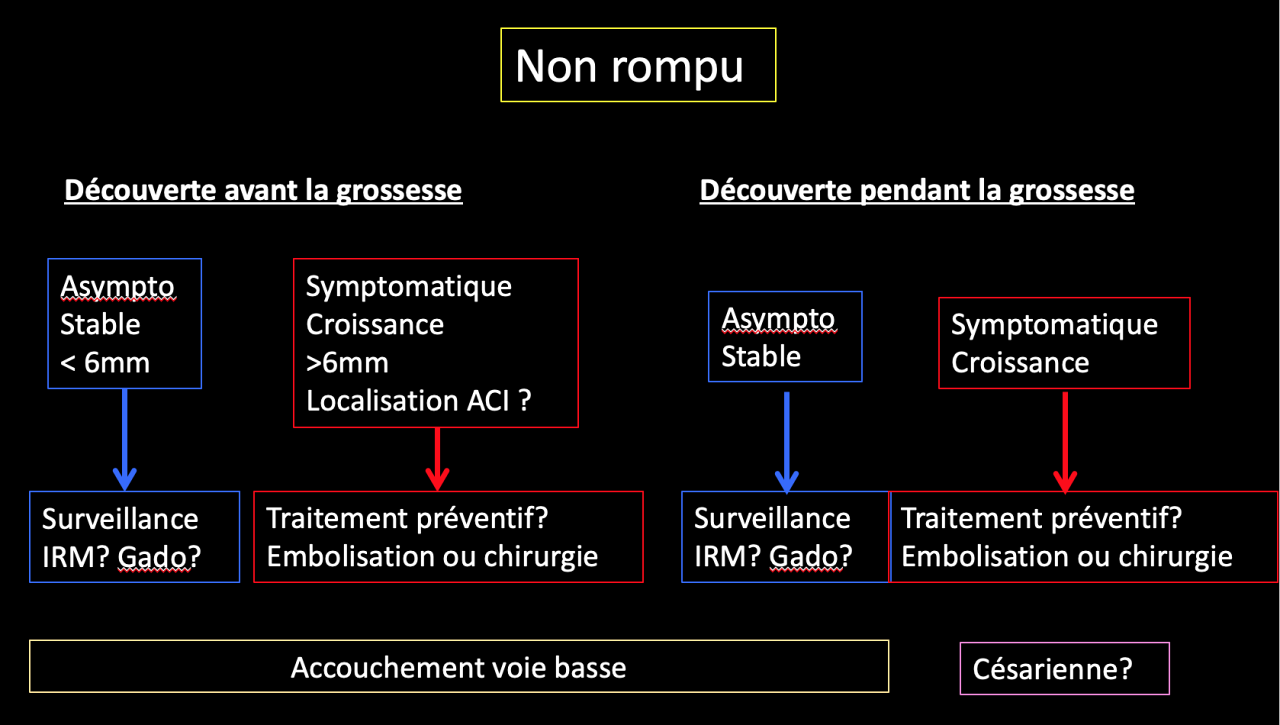
Pour les femmes enceintes porteuses d’un AI non rompu, les recommandations sont les suivantes (24) : (Figure 3)
– Traitement conservateur préconisée, suivi par IRM non injectée (TOF)
– Si symptomatique ou croissance, le traitement est à considérer
– Accouchement par voie basse autorisée
– Contrôle de l’hypertension induite par la grossesse
Cavernomes cérébraux
Les cavernomes cérébraux (CC) sont des malformations vasculaires de nature veineuse qui forment des nodules contenant des vaisseaux anormaux sans couche musculaire lisse ni couches élastiques et qui forment de multiples logettes au sein desquelles se produisent de façon itérative des micro/macro-hémorragies responsables de la croissance du CC, des symptômes et parfois d’hémorragie cérébrale. Les saignements peuvent donc être intra- ou extra-capsulaires. Les CC sont entourés de dépôts d’hémosidérine et de gliose. La moitié des CC sont de découverte fortuite, l’autre moitié sont symptomatiques : 50% épilepsie, 25% hémorragie, 25% effet de masse. Les deux facteurs de risque de (re)saignement d’un CC sont représentés par un antécédent d’hémorragie et la localisation profonde du CC (noyaux gris, capsule interne, et surtout tronc cérébral). Le risque annuel de saignement spontané d’un CC est de 0.3% pour 2 .8% dans le tronc cérébral. Le risque annuel de resaignement d’un CC est de 6.3% pour 32.3% dans le tronc cérébral. La morbi-mortalité est relativement faible puisque 80% des patients récupèrent totalement ou ne gardent pas de handicap significatif et que la mortalité est d’environ 2% (25).
Les risques de saignement pendant la grossesse ou le per-partum ont été évalués dans plusieurs études cliniques. Aucune n’a documenté de sur-risque hémorragique pendant cette période : le risque de saignement symptomatique par grossesse est de l’ordre de 3% (1.8% pour les CC sporadiques et 3.6% pour les CC multiples familiaux) (26). Le taux de saignement annuel par personne est estimé à 1.15% chez la femme enceinte contre 1.01% hors grossesse (27). Il en est conclu que le CC n’est pas une contre-indication à la grossesse ni à l’accouchement par voie basse. L’indication d’une césarienne ne doit être posée que sur des considérations purement obstétricales (28).
Pour les CC associés à une épilepsie, il est nécessaire d’adresser la patiente en désir de grossesse ou enceinte auprès d’un neurologue pour adapter le traitement en raison du risque tératogène de certains antiépileptiques. Dans les formes familiales de CC multiples, on pourra adresser la patiente en conseil génétique pour un éventuel dépistage des mutations connues.
Si désir de grossesse et cavernome connu :
- IRM + Consultation neurochirurgicale : indication chirurgicale ?
- Si épilepsie : Cons. neurologique pour adaptation des antiépileptiques
- Cons. gynécologique : synthèse
- Si forme familiale : conseil génétique
Si découverte d’un cavernome pendant la grossesse :
- Ne pas interrompre la grossesse
- Préférer IRM non injectée
- Voie basse et péridurale autorisées
- Si une chirurgie est indiquée, la repousser si possible après la naissance
Point de vue de l’obstétricien
Des modifications physiologiques surviennent pendant la grossesse. Le débit cardiaque augmente de 50% au 2ème et 3ème trimestres, puis progressivement pendant l’accouchement jusqu’à 150% en postpartum immédiat pour enfin décroître sur quelques jours. La pression artérielle quant à elle diminue au 1er trimestre, se stabilise au 2ème trimestre pour revenir à des valeurs de base au 3ème trimestre.
Le taux de césarienne en France a augmenté progressivement depuis les années 1980 pour se stabiliser autour de 20% depuis l’année 2005. La mortalité maternelle après césarienne est faible (1 à 10/100.000) mais est multipliée par 3,6 par rapport à un accouchement par voie basse en raison des complications thromboemboliques ou infectieuses post-opératoires (29). La morbidité immédiate après césarienne n’est pas non plus négligeable et est clairement augmentée par rapport à l’accouchement par voie basse : hématomes (1.7%), hémorragies (3%), fièvre (3%), hystérectomie (4.6%), thrombo-embolies (2.2%), allongement de la durée d’hospitalisation (3.96 vs 2.56) (30). Les complications à long terme sont représentées par un risque plus élevé de placenta acreta, d’enfant mort-né (+17%), de fausse couche (+27%), de placenta praevia (+74%) et d’hématome rétroplacentaire (+38%) (31).
Il n’y a aucune étude portant sur d’éventuelles interactions avec les traitement hormonaux contraceptifs ou de recommandations spécifiques de contraception à l’heure actuelle concernant les malformations vasculaires cérébrales.
La grossesse n’est contre-indiquée pour aucune des malformations vasculaires cérébrales non rompues. Il n’y a pas non plus dans ce contexte de contre-indication à la péridurale ou à l’accouchement par voie basse.
Points forts
Malformations artério-veineuses :
- Risque de saignement :
- non augmenté 3% / an
- très faible en lien avec la grossesse et exceptionnel en per-partum
- MAV non rompue :
- rassurer les patientes & obstétriciens
- grossesse normale/ accouchement par voie basse / péridurale non CI
- MAV rompue :
- retarder la grossesse (> 1 an) ou traitement de la MAV avant
- pendant la grossesse : viabilité du fœtus +/- TRT MAV +/- césarienne
Anévrismes intracrâniens :
- Risque de rupture pendant la :
- grossesse 1.4%, accouchement 0.05%
- Surtout 3ème trim et postpartum ++
- Pas d’augmentation de la formation / croissance / rupture des AI
- Anévrismes rompus :
- embolisation / chirurgie : taux de complications similaires
- technique proposée identique à celle d’une femme non enceinte
- évaluation de la gravité de la mère / viabilité fœtus
- sécurisation précoce : morbi-mortalité mère/enfant 10-30%
- Accouchement par voie basse si AI sécurisé ou césarienne +TRT si non sécurisé
- Anévrisme non rompu et grossesse :
- rassurer les patientes & obstétriciens
- pas de contre-indication à la grossesse
- traitement conservateur
- accouchement par voie basse
- contrôle d’une éventuelle HTA gravidique
Cavernomes cérébraux :
- Risque de saignement :
- pas d’augmentation avec la grossesse
- 1% par an et 3% par grossesse
- Rassurer les patientes & obstétriciens
- Antiépileptique adapté
- Conseil génétique en cas de CC familiaux
- Grossesse / Accouchement par voie basse / péridurale non CI
- Traitement hors grossesse si possible
Données obstétricales :
- Accouchement par voie basse vs césarienne :
- mortalité x3
- morbidité précoce : hématome / sepsis / thrombo-embolie
- morbidité II : mort-né, fausse-couche, hématome rétro-placentaire, placenta prævia
- Pas de recommandations pour les traitements hormonaux contraceptifs
Références annotées
1. Liu XJ, Wang S, Zhao YL, Teo M, Guo P, Zhang D, Wang R, Cao Y, Ye X, Kang S, Zhao JZ. Risk of cerebral arteriovenous malformation rupture during pregnancy and puerperium. Neurology. 2014 May 20 ;82(20):1798-803
Étude sur 50ans portant sur 979 femmes et un suivi de 25 578 patients-années retrouvant un risque annuel de 3.32% chez les femmes enceintes (2.65% par grossesse) contre 4.14% hors grossesse.
2. Tiel Groenestege AT, Rinkel GJ, van der Bom JG, Algra A, Klijn CJ. The risk of aneurysmal subarachnoid hemorrhage during pregnancy, delivery, and the puerperium in the Utrecht population : case-crossover study and standardized incidence ratio estimation. Stroke. 2009 Apr ;40(4):1148-51
Étude sur 20ans portant sur 244 femmes évaluant le risque d’hémorragie sous-arachnoidienne chez les femmes enceintes et retrouvant un risque relatif de 0,4 en lien avec la grossesse, l’accouchement et le post-partum et un ratio d’incidence de 0,6.
3. Robba C, Bacigaluppi S, Bragazzi NL, Bilotta F, Sekhon MS, Bertuetti R, Ercole A, Bertuccio A, Czosnyka M, Matta B. Aneurysmal Subarachnoid Hemorrhage in Pregnancy-Case Series, Review, and Pooled Data Analysis. World Neurosurg. 2016 Apr ;88:383-398
Étude sur 20ans portant sur 50 femmes évaluant les modalités de prise en charge des patientes enceintes porteuses d’un anévrisme rompu.
4. Ladhani NNN, Swartz RH, Foley N, Nerenberg K, Smith EE, Gubitz G, Dowlatshahi D, Potts J, Ray JG, Barrett J, Bushnell C, Bal S, Chan WS, Chari R, El Amrani M, Gandhi S, Hill MD, James A, Jeerakathil T, Jin A, Kirton A, Lanthier S, Lausman A, Leffert LR, Mandzia J, Menon B, Pikula A, Poppe A, Saposnik G, Sharma M, Bhogal S, Smitko E, Lindsay MP. Canadian Stroke Best Practice Consensus Statement : Acute Stroke Management during pregnancy. Int J Stroke. 2018 Oct ;13(7):743-758
Recommandations de la Société Canadienne sur la prise en charge des AVC aigus pendant la grossesse.
5. Merlino L, Del Prete F, Titi L, Piccioni MG. Cerebral cavernous malformation : Management and outcome during pregnancy and puerperium. A systematic review of literature. J Gynecol Obstet Hum Reprod. 2020 Oct 6:101927
Revue de la littérature sur la prise en charge des cavernomes cérébraux pendant la grossesse.
6. illar J, Carroli G, Zavaleta N, Donner A, Wojdyla D, Faundes A, Velazco A, Bataglia V, Langer A, Narváez A, Valladares E, Shah A, Campodónico L, Romero M, Reynoso S, de Pádua KS, Giordano D, Kublickas M, Acosta A ; World Health Organization 2005 Global Survey on Maternal and Perinatal Health Research Group. Maternal and neonatal individual risks and benefits associated with caesarean delivery : multicentre prospective study. BMJ. 2007 Nov 17 ;335(7628):1025
Étude multicentrique soulignant les risques liés à la césarienne.
Références
1. Stapf C, Mast H, Sciacca RR, Berenstein A, Nelson PK, Gobin YP, Pile-Spellman J, Mohr JP ; New York Islands AVM Study Collaborators. The New York Islands AVM Study : design, study progress, and initial results. Stroke. 2003 May ;34(5):e29-33
2. Al-Shahi R, Warlow C. A systematic review of the frequency and prognosis of arteriovenous malformations of the brain in adults. Brain. 2001 Oct ;124(Pt 10):1900-26
3. Hofmeister C, Stapf C, Hartmann A, Sciacca RR, Mansmann U, terBrugge K, Lasjaunias P, Mohr JP, Mast H, Meisel J. Demographic, morphological, and clinical characteristics of 1289 patients with brain arteriovenous malformation. Stroke. 2000 Jun ;31(6):1307-10
4. da Costa L, Wallace MC, Ter Brugge KG, O’Kelly C, Willinsky RA, Tymianski M. The natural history and predictive features of hemorrhage from brain arteriovenous malformations. Stroke. 2009 Jan ;40(1):100-5
5. Descamps P, Marret H, Binelli C, Chaplot S, Gillard P. Modifications de l’organisme maternel au cours de la grossesse [Body changes during pregnancy]. Neurochirurgie. 2000 Apr ;46(2):68-75
6. Robinson JL, Hall CS, Sedzimir CB. Arteriovenous malformations, aneurysms, and pregnancy. J Neurosurg. 1974 Jul ;41(1):63-70
7. Horton JC, Chambers WA, Lyons SL, Adams RD, Kjellberg RN. Pregnancy and the risk of hemorrhage from cerebral arteriovenous malformations. Neurosurgery. 1990 Dec ;27(6):867-71 ; discussion 871-2
8. Zhu D, Zhao P, Lv N, Li Q, Fang Y, Li Z, Zhang H, Duan G, Hong B, Xu Y, Liu J, Huang Q. Rupture Risk of Cerebral Arteriovenous Malformations During Pregnancy and Puerperium : A Single-Center Experience and Pooled Data Analysis. World Neurosurg. 2018 Mar ;111:e308-e315
9. van Beijnum J, Wilkinson T, Whitaker HJ, van der Bom JG, Algra A, Vandertop WP, van den Berg R, Brouwer PA, Rinkel GJ, Kappelle LJ, Al-Shahi Salman R ; Scottish Audit of Intracranial Vascular Malformations collaborators, Klijn CJ. Relative risk of hemorrhage during pregnancy in patients with brain arteriovenous malformations. Int J Stroke. 2017 Oct ;12(7):741-747
10. Tonetti D, Kano H, Bowden G, Flickinger JC, Lunsford LD. Hemorrhage during pregnancy in the latency interval after stereotactic radiosurgery for arteriovenous malformations. J Neurosurg. 2014 Dec ;121 Suppl:226-31
11. Liu XJ, Wang S, Zhao YL, Teo M, Guo P, Zhang D, Wang R, Cao Y, Ye X, Kang S, Zhao JZ. Risk of cerebral arteriovenous malformation rupture during pregnancy and puerperium. Neurology. 2014 May 20 ;82(20):1798-803
12. Lv X, Li Y. The clinical characteristics and treatment of cerebral AVM in pregnancy. Neuroradiol J. 2015 Aug ;28(4):385-8
13. Thompson BG, Brown RD Jr, Amin-Hanjani S, Broderick JP, Cockroft KM, Connolly ES Jr, Duckwiler GR, Harris CC, Howard VJ, Johnston SC, Meyers PM, Molyneux A, Ogilvy CS, Ringer AJ, Torner J ; American Heart Association Stroke Council, Council on Cardiovascular and Stroke Nursing, and Council on Epidemiology and Prevention ; American Heart Association ; American Stroke Association. Guidelines for the Management of Patients With Unruptured Intracranial Aneurysms : A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke. 2015 Aug ;46(8):2368-400
14. Bushnell C, McCullough LD, Awad IA, Chireau MV, Fedder WN, Furie KL, Howard VJ, Lichtman JH, Lisabeth LD, Piña IL, Reeves MJ, Rexrode KM, Saposnik G, Singh V, Towfighi A, Vaccarino V, Walters MR ; American Heart Association Stroke Council ; Council on Cardiovascular and Stroke Nursing ; Council on Clinical Cardiology ; Council on Epidemiology and Prevention ; Council for High Blood Pressure Research. Guidelines for the prevention of stroke in women : a statement for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2014 May ;45(5):1545-88
15. Davie CA, O’Brien P. Stroke and pregnancy. J Neurol Neurosurg Psychiatry. 2008 Mar ;79(3):240-5
16. Tiel Groenestege AT, Rinkel GJ, van der Bom JG, Algra A, Klijn CJ. The risk of aneurysmal subarachnoid hemorrhage during pregnancy, delivery, and the puerperium in the Utrecht population : case-crossover study and standardized incidence ratio estimation. Stroke. 2009 Apr ;40(4):1148-51
17. Limaye K, Patel A, Dave M, Kenmuir C, Lahoti S, Jadhav AP, Samaniego EA, Ortega-Gutièrrez S, Torner J, Hasan D, Derdeyn CP, Jovin T, Adams HP Jr, Leira EC. Secular Increases in Spontaneous Subarachnoid Hemorrhage during Pregnancy : A Nationwide Sample Analysis. J Stroke Cerebrovasc Dis. 2019 Apr ;28(4):1141-1148
18. Cauldwell M, Rudd A, Nelson-Piercy C. Management of stroke and pregnancy. Eur Stroke J. 2018 Sep ;3(3):227-236
19. Robba C, Bacigaluppi S, Bragazzi NL, Bilotta F, Sekhon MS, Bertuetti R, Ercole A, Bertuccio A, Czosnyka M, Matta B. Aneurysmal Subarachnoid Hemorrhage in Pregnancy-Case Series, Review, and Pooled Data Analysis. World Neurosurg. 2016 Apr ;88:383-398
20. Juvela S, Poussa K, Lehto H, Porras M. Natural history of unruptured intracranial aneurysms : a long-term follow-up study. Stroke. 2013 Sep ;44(9):2414-21
21. Leffert LR, Clancy CR, Bateman BT, Cox M, Schulte PJ, Smith EE, Fonarow GC, Schwamm LH, Kuklina EV, George MG. Patient Characteristics and Outcomes After Hemorrhagic Stroke in Pregnancy. Circ Cardiovasc Qual Outcomes. 2015 Oct ;8(6 Suppl 3):S170-8
22. Khan M, Wasay M. Haemorrhagic strokes in pregnancy and puerperium. Int J Stroke. 2013 Jun ;8(4):265-72
23. Roman H, Descargues G, Lopes M, Emery E, Clavier E, Diguet A, Freger P, Marpeau L, Proust F. Subarachnoid hemorrhage due to cerebral aneurysmal rupture during pregnancy. Acta Obstet Gynecol Scand. 2004 Apr ;83(4):330-4
24. Ladhani NNN, Swartz RH, Foley N, Nerenberg K, Smith EE, Gubitz G, Dowlatshahi D, Potts J, Ray JG, Barrett J, Bushnell C, Bal S, Chan WS, Chari R, El Amrani M, Gandhi S, Hill MD, James A, Jeerakathil T, Jin A, Kirton A, Lanthier S, Lausman A, Leffert LR, Mandzia J, Menon B, Pikula A, Poppe A, Saposnik G, Sharma M, Bhogal S, Smitko E, Lindsay MP. Canadian Stroke Best Practice Consensus Statement : Acute Stroke Management during pregnancy. Int J Stroke. 2018 Oct ;13(7):743-758
25. Taslimi S, Modabbernia A, Amin-Hanjani S, Barker FG 2nd, Macdonald RL. Natural history of cavernous malformation : Systematic review and meta-analysis of 25 studies. Neurology. 2016 May 24 ;86(21):1984-91
26. Kalani MY, Zabramski JM. Risk for symptomatic hemorrhage of cerebral cavernous malformations during pregnancy. J Neurosurg. 2013 Jan ;118(1):50-5
27. Witiw CD, Abou-Hamden A, Kulkarni AV, Silvaggio JA, Schneider C, Wallace MC. Cerebral cavernous malformations and pregnancy : hemorrhage risk and influence on obstetrical management. Neurosurgery. 2012 Sep ;71(3):626-30 ; discussion 631
28. Merlino L, Del Prete F, Titi L, Piccioni MG. Cerebral cavernous malformation : Management and outcome during pregnancy and puerperium. A systematic review of literature. J Gynecol Obstet Hum Reprod. 2020 Oct 6:101927
29. Deneux-Tharaux C, Carmona E, Bouvier-Colle MH, Bréart G. Postpartum maternal mortality and cesarean delivery. Obstet Gynecol. 2006 Sep ;108(3 Pt 1):541-8
30. Villar J, Carroli G, Zavaleta N, Donner A, Wojdyla D, Faundes A, Velazco A, Bataglia V, Langer A, Narváez A, Valladares E, Shah A, Campodónico L, Romero M, Reynoso S, de Pádua KS, Giordano D, Kublickas M, Acosta A ; World Health Organization 2005 Global Survey on Maternal and Perinatal Health Research Group. Maternal and neonatal individual risks and benefits associated with caesarean delivery : multicentre prospective study. BMJ. 2007 Nov 17 ;335(7628):1025
31. Keag OE, Norman JE, Stock SJ. Long-term risks and benefits associated with cesarean delivery for mother, baby, and subsequent pregnancies : Systematic review and meta-analysis. PLoS Med. 2018 Jan 23 ;15(1):e1002494
Réponses aux questions
QCM 1 : Malformations artério-veineuses (MAV) cérébrales et grossesse
a. La grossesse augmente de façon importante le risque de saignement d’une MAV non rompue
b. La grossesse est contre-indiquée en cas de MAV cérébrale non rompue
c. La péridurale est contre-indiquée en cas de MAV cérébrale non rompue
d. La césarienne n’est pas indiquée par la présence d’une MAV cérébrale non rompue
e. Il est conseillé d’attendre au moins 1 an avant d’envisager une grossesse après rupture d’une MAV cérébrale non guérie
Réponses : d,e
QCM 2 : Anévrismes intracrâniens (AI) et grossesse
a. La grossesse augmente de façon importante le risque de saignement d’un AI non rompu
b. La grossesse n’est pas contre-indiquée en cas d’AI non rompu
c. La péridurale est contre-indiquée en cas d’AI non rompu
d. Une interruption de grossesse est systématiquement indiquée en cas d’AI rompu
e. Le traitement d’un AI rompu pendant la grossesse doit toujours être endovasculaire
Réponses : b
QCM 3 : Cavernomes cérébraux (CC) et grossesse
a. La grossesse n’augmente pas le risque de saignement d’un CC
b. La grossesse n’est pas contre-indiquée en cas de CC
c. La péridurale n’est pas contre-indiquée en cas de CC
d. Une adaptation du traitement antiépileptique doit parfois être envisagée
e. Un conseil génétique doit être proposé en cas de CC sporadique
Réponses : a,b,c,d
QCM 4 : La césarienne
a. Augmente la mortalité maternelle
b. Diminue le risque thromboembolique
c. Augmente secondairement le risque d’enfant mort-né
d. Augmente le risque de fausses couches ultérieures
e. Allonge la durée d’hospitalisation
Réponses : a,c,d,e
Documents joints
Cavernome, grossesse et accouchement. Thomas Gaberel, octobre 2020